Da balada para o PS: medo da Aids faz pacientes lotarem hospital por remédio que bloqueia infecção
Hospital Emílio Ribas em São Paulo recebe até 30 pacientes por dia em busca de medicamento
 |
| reprodução: visaoamplabrasilba.blogspot.com |
Baladeiros lotam pronto-socorros após se exporem ao HIV
Getty Images
Sábado, 21h29, o rapaz chega ainda ofegante ao plantão do
pronto-socorro do Hospital Emílio Ribas, em São Paulo. Há exatos 60
minutos, ele tinha participado de um evento em que se expôs ao HIV.
Tecnicamente, o jovem fez direitinho a lição de casa: a indicação para o
tratamento de profilaxia pós-exposição (PEP) do HIV é de fato mais
eficiente quando ministrado até duas horas após o possível contato com o
virus da Aids.
Mas o que era para ser um atendimento eventual, para contatos
acidentais, está se transformando em rotina. Muita gente está indo
direto da balada para o PS. O tal jovem, como muitos, se expõem
intencionalmente contando com a medicação. A prática tem gerado alguns
transtornos em centros de referência médica.
No Hospital Emílio Ribas, há dias em que chegam mais de 30 pacientes
nestas circunstâncias. E o pronto socorro, onde são atendidos pacientes
gravemente enfermos, lota de atendimentos de PEP, entre uma parada
cardiorrespiratória e uma convulsão subentrante.
Segundo Ralcyon Teixeira , supervisor do PS do Emílio Ribas, até maio,
quando foram levantados os últimos dados, o pronto-socorro realizou
1.400 atendimentos do gênero. A solução imediata, segundo os
profissionais de saúde, seria descentralizar efetivamente o atendimento
dos pacientes de PEP.
— Essa é uma das nossas brigas. Um atendimento completo desse, leva, em
média, umas 3 horas, entre colher o exame (o teste rápido de HIV),
receber o resultado e medicar. E esse paciente é passado na frente dos
outros, pois o protocolo indica como emergência. A gente tenta cumprir a
cartilha, mas a urgência, no caso, é bloquear a infecção. Isso poderia
ser feito em outros pronto-atendimentos.
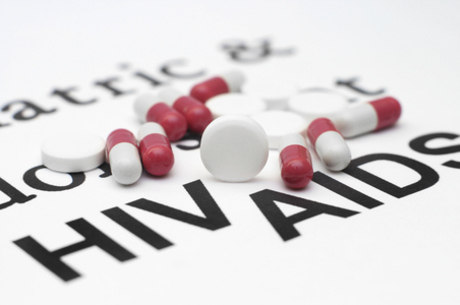
O tratamento de PEP é feito com 4
antirretrovirais por 28 dias; De acordo com o Ministério da Saúde, em
2014, a PEP contou com investimento de R$ 3,6 milhões
Reprodução/Google
Essa foi a promessa do Ministério da Saúde ao reformular o protocolo
para a profilaxia pós-exposição (PEP) do HIV unificada no Sistema Único
de Saúde (SUS). A ideia foi integrar os três tipos de PEP existentes:
acidente ocupacional, violência sexual e relação sexual consentida. Além
disso, o documento também propôs a redução do tempo de acompanhamento
do tratamento de seis para três meses.
O protocolo recomenda ainda que os medicamentos utilizados para o
tratamento sejam ministrados até 72 horas após a exposição ao vírus. O
ideal é que seu uso seja feito nas primeiras duas horas após a exposição
ao risco. Ao todo, são 28 dias consecutivos de uso dos quatro
medicamentos antirretrovirais previstos no novo protocolo (tenofovir +
lamivudina + atazanavir + ritonavir).
“A grande vantagem desse protocolo é a simplificação e unificação da
PEP em um esquema único de medicamentos. Com isso, não será preciso um
especialista em aids para dispensar a PEP. Isso não só irá ampliar o
acesso à população de forma geral, mas também facilitar o procedimentos
para os profissionais de saúde como um todo”, explicou o diretor do
Departamento de DST, Aids e Hepatites Virais, do Ministério da Saúde,
Fábio Mesquita.
O gargalo no Emílio Ribas
Na prática, no entanto, não é o que está acontecendo. A rede nacional
de assistência conta atualmente com 517 Centros de Testagem e
Aconselhamento (CTA), 712 Serviços de Assistência Especializada (SAE) e
777 Unidades de Distribuição de Medicamentos (UDM). A PEP sexual
continua disponível apenas nos Serviços de Atenção Especializada em
HIV/aids (SAE).
Em São Paulo, os CTAs só funcionam de segunda a sexta-feira, em horário
comercial. No fim de semana, quando a demanda tem crescido
exponencialmente, sobra tudo para o Emílio Ribas. O infectologista
Fábio Araújo, constata, a cada plantão, a mudança de comportamento de
quem procura a PEP.
— A gente tem visto que muitos pacientes estão fazendo o sexo
desprotegido deliberadamente e depois vão tomar o remédio. Não é mais
uma coisa fortuita. As pessoas estão conscientes do que estão fazendo.
Eu recomendo que usem camisinha, mas nós sabemos que esses pacientes
não vão usar. Muitos são ‘reincidentes’. O melhor seria oferecer para
eles a PREP - profilaxia pré-exposição, que ainda não tem protocolo no
Brasil.

O medicamento de PREP é vendido só fora do Brasil
Reprodução/Google
Segundo o dr. Fábio, os usuários que querem transar sem camisinha
seriam fortes candidatos a usar a PREP e assim tirá-los do
pronto-socorro. Atualmente, o medicamento utilizado para a profilaxia
pré-exposição tem o nome comercial de Truvada. Mas, como não há
antivirais à venda no Brasil fora do sistema único de saúde, existe um
mercado negro do medicamento, que chega a custar R$ 2.100, com
comprimidos para um mês.
— Chegou a hora de o Ministério da Saúde assumir as suas
responsabilidades e instituir a PrEP - Profilaxia Pré Exposição - para a
qual o rapaz em questão é forte candidato e muitos que já estão fazendo
por aí "no mercado negro".
Pesquisa em andamento
Segundo o Ministério da Saúde, há duas pesquisas em andamento,
lideradas pela Fiocruz e pela Escola Paulista de Medicina, que estão
testando a eficácia da PREP. E será a partir dos resultados desses
estudos é que será definido se o serviço de saúde irá oferecer a Prep no
Brasil.
Professor de Medicina da Universidade de São Paulo, o infectologista
Esper Georges Kallás é o representante na USP da pesquisa do Instituto
Nacional de Infectologia Evandro Chagas (INI/Fiocruz). A droga combina a
emtricitapina e tenofovir, cnhecida como GSK1265744, já mostrou
resultados positivos em testes conduzidos para tratamento da Aids, e
agora terá seu potencial testado como parte da estratégia de prevenção
da infecção pelo HIV.
— Os 500 voluntários já foram selecionados e alguns já estão testando a
droga há um ano. Os primeiros resultados foram apresentados no
Congresso Mundial de Aids, realizado em Vancouver, em julho, e devemos
ter uma posição final até dezembro. O que sabemos até agora é que a
medicação está sendo muito bem tolerada. Estamos percebendo que os
voluntários não tiveram infecção pelo HIV, mas o consolidado só será
divulgado no fim do ano.
Estudos como o de Profilaxia Pré-exposição ao HIV (PrEP) já
demonstraram que é possível obter 100% de proteção contra a infecção ao
longo do tempo, mas para tal é necessária a ingestão diária de um
antirretroviral, para o resto da vida. Ou até essas pessoas resolverem
retomar a prevenção com o uso de camisinha que ainda é a melhor forma de
se evitar o contágio como vírus da aids e também de evitar outras
doenças sexualmente transmissíveis, como a sífilis.




Nenhum comentário